
A la vez que las técnicas de reproducción asistida permiten retrasar la maternidad con garantías, la edad de las madres en su primera gestación constituye un factor clave en el estudio de la aparición de patologías asociadas al embarazo. Enmarcado en el Programa Prometeo de la Generalitat Valenciana para grupos de investigación de excelencia, la investigación del doctor Juan Viña Ribes (Valencia, 1956), catedrático de Bioquímica y Biología Molecular en la Facultad de Medicina de la Universitat de València y ex director general del INCLIVA, estudia la mutación genética que produce el cáncer de mama relacionado con el ciclo de embarazo-lactancia, detrás del cual se esconde una paradoja científica. “El ciclo protege a la mujer contra el cáncer de mama si se considera todo el periodo de su vida, pero durante los cinco primeros años el riesgo de padecer cáncer es mayor. Esto es cierto para las madres más jóvenes, pero para las de más de 35 años, el riesgo en los primeros años es muy alto y probablemente el efecto protector desaparece a lo largo de la vida”, explica Viña, miembro de la Real Academia de Medicina de la Comunitat Valenciana.
Pregunta. ¿Por qué es importante la glándula mamaria como modelo experimental?
Respuesta. Se trata de un buen modelo para estudiar la captación de nutrientes, los procesos de síntesis de proteínas y los mecanismos de inhibición a nivel molecular. Tras el embarazo y la lactancia, la glándula mamaria, que cuenta con vías de señalización para devolverle a su estado de preembarazo, contiene dos tipos de células, las epiteliales, que se diferencian y proliferan para la lactancia, y los tejidos de grasa. Al dejar de lactar, se destruyen las epiteliales y el tejido adiposo pasa a ocupar su sitio. En el sistema, que está muy bien orquestado, se produce la muerte celular programada a la vez que la diferenciación y proliferación de otras células. Pero si se pierde la orquesta en un ambiente microinflamatorio durante ese proceso, probablemente aparece el cáncer de mama. Esto recuerda a las esculturas móviles de Alexander Calder. Cada pieza es una vía de señalización, y todas deben estar en equilibrio para mantenerse.
P. ¿En qué punto se encuentra su investigación?
R. Si se conoce bien todo el ensamblaje y equilibrio de las vías de metabolización y señalización, se sabrá cuándo hay un ambiente microinflamatorio y ayudará a saber por qué aparece el cáncer de mama tras el ciclo de embarazo-lactancia. El 85% de los genes que se activan por medio de una vía de señalización, llamada NFkappaB, no cambian tanto condiciones normales como en no normales, pero las vías de señalización son diferentes al desequilibrarse en situaciones no normales. Para saber cuándo se desequilibran, primero hay que saber cómo se equilibra el sistema. Estamos intentando explicar qué ocurre a nivel molecular. Hemos visto que las calpaínas juegan un rol muy importante en romper las membranas de los lisosomas generando uno de los factores de la involución, y lo estudiamos mediante el modelo de ratones murinos y células humanas en cultivo de cuarenta líneas diferentes de cáncer.
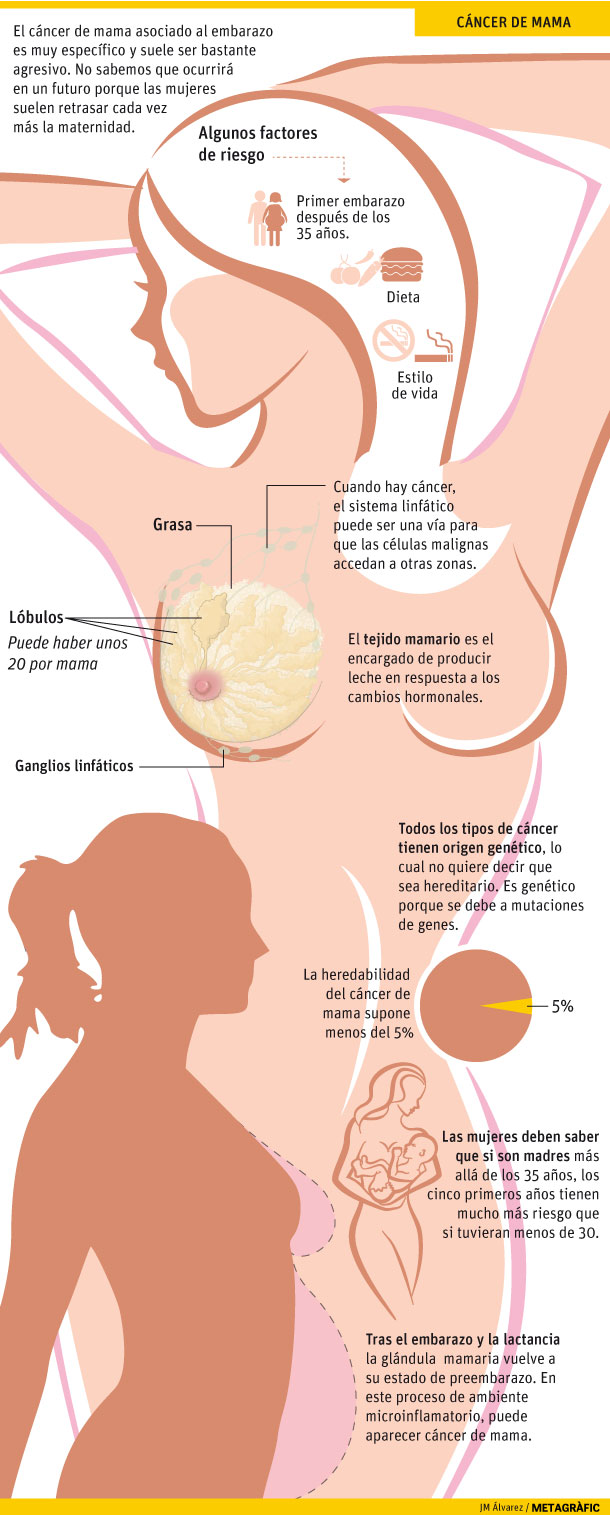
P. El cáncer de mama asociado al embarazo es bastante agresivo.
R. Se trata de un cáncer muy específico de mama que suele ser bastante agresivo. No sabemos a lo que vamos a enfrentarnos en las próximas generaciones, porque las mujeres suelen retrasar cada vez más la maternidad. En estos momentos analizamos los mecanismos moleculares por los que el sistema se desequilibra en un ambiente microinflamatorio y produce una mutación en genes específicos. Si llegamos a conocerlos bien, podremos bloquear esas líneas de desequilibrio.
P. ¿Qué ha aportado la genómica al estudio del cáncer?
R. Todos los tipos de cáncer tienen un origen genético, lo cual no quiere decir que sea hereditario, aunque suelen confundirse ambos términos. La heredabilidad del cáncer de mama supone menos del 5%, pero es genético porque se debe a mutaciones de genes. También son muy importantes las modificaciones epigenéticas, por las que los genes pueden comportarse de una manera u otra sin necesidad de mutarse. Pero hay muchas mutaciones que todavía desconocemos. Dentro de quince años ya no hablaremos de cáncer de mama, de piel o de colon, sino de mutaciones genéticas que producen la enfermedad.

Juan Viña con su equipo
P. Se apuntaba hace unos años que el diagnóstico del cáncer durante el embarazo era tardío. ¿Ha mejorado?
R. El diagnóstico para muchos tipos de cáncer ha sido espectacular en los últimos 25 años, y en la forma de tratarlos en la última década ha sido revolucionario, porque ahora se sabe qué vías de señalización están mutadas y en cada caso damos un tratamiento u otro. En el cáncer de mama asociado al embarazo no se puede decir que su diagnóstico sea tardío. Las mujeres deben ser informadas para saber que si son madres más allá de los 35 años, los cinco primeros años tienen mucho más riesgo que si tuvieran menos de 30, y probablemente ese efecto de defensa a lo largo de toda la vida desaparezca. El tema clave es la información, porque hablamos de riesgo.
P. ¿Tener más hijos asegura una mayor protección?
R. Sí, si la madre comienza a tener hijos cuando es joven, no si la madre tiene su primer embarazo cuando es mayor de 35 años, ya que es peor al estar más expuestas a cambios hormonales. Sin embargo, el tiempo de lactancia no influye, puesto que el problema está en la involución de las células epiteliales al dejar de lactar, cuando se desquilibran las vías de señalización para que la mama vuelva a su estado de preembarazo.
P. ¿Cuál es el estado actual de la investigación y el tratamiento de este tipo de cáncer?
R. El cáncer de mama está decayendo en Europa, y en Estados Unidos probablemente, aparte de todas las medidas de prevención y tratamiento, sobre todo por la reducción de la terapia hormonal sustitutiva. Pero se espera que los cánceres de mama relacionados con el embarazo aumenten, porque las mujeres van a ser madres más tardíamente. Los desafíos están en la prevención y la cronificación, es decir, en transformarlo en una enfermedad crónica. Se puede curar o cronificar con revisiones periódicas a lo largo de la vida. Nadie se cura de las enfermedades habituales como la hipertensión, la diabetes o la psoriasis, pero puede tratarse, y el paciente dura tanto como su enfermedad.





Pregunta. ¿Qué ocurre con las mujeres que enlazan una lactancia con un nuevo embarazo y la consiguiente lactancia en tandem o a dúo?
http://www.lasinterferencias.com/2014/01/02/decisiones-informadas-los-riesgos-de-no-ser-una-madre-joven-y-no-amamantar/